
La transplantation rénale sĺest perfectionnée au fil des
temps et des découvertes scientifiques. Avant lĺavènement
des immunosuppresseurs (médicaments anti-rejet), toutes les tentatives
de greffe rénale étaient vouées à lĺéchec,
exception faite des isogreffes (greffe entre deux sťurs ou frères
jumeaux portant le même code génétique).
En 1963, la découverte du premier immunosuppresseur (lĺazathioprine)
et son association avec la cortisone, ouvrent la voie aux pratiques des
homogreffes (transplantation dans la même espèce: dĺhomme
à homme, de souris à souris...). Mais la corticothérapie,
mal dosée à lĺépoque, entraînait des infections
et provoquait la mort des patients greffés.
Cĺest seulement dans les années 80 que la découverte
dĺun nouveau médicament anti-rejet (la ôciclosporineö) révolutionne
la médecine moderne en matière de transplantation de toutes
sortes dĺorganes (rein, foie, cťur, poumon, pancréas, intestins,...).
Mis au point par un Suisse, le Dr Borel, il réduit les risques de
rejet, permet de diminuer les doses de cortisone et, par conséquent,
les risques dĺinfection.
PREMIÈRES TENTATIVES EN 1970
Au Liban, les premières tentatives de greffe effectuées
en 1970 à partir de reins importés de très mauvaise
qualité, se soldent par des échecs.
La pratique de transplantation rénale marque un temps dĺarrêt
jusquĺen 1985, date à laquelle dĺautres centres opèrent des
greffes provenant de donneurs vivants apparentés et de rares donneurs
décédés. Cette activité, paralysée en
période de guerre, reprend début 1990 avec lĺouverture progressive
de plusieurs centres de transplantation.
Comment se procurer les organes?
Comme nous lĺa bien précisé le Dr Maroun Moukarzel, urologue
et transplanteur rénal, les reins greffés doivent avoir préalablement
fait lĺobjet dĺun don. La loi libanaise (décret NÞ109, article
1) le stipule, dĺailleurs, très clairement: ôLe prélèvement
dĺorgane ou de tissus doit se faire sous forme de donation gratuite et
sans conditions.ö
Le prélèvement sĺeffectue de deux manières:
- Sur donneurs vivants, génétiquement apparentés
au receveur (père, mère, fils, fille, grands-parents, frère,
sťur) ou émotionnellement liés à celui-ci (époux,
épouse).
- Sur donneurs décédés en état de mort
cérébrale.
Cette deuxième alternative, que les médecins entendent
promouvoir au Liban, éviterait lĺablation dĺun rein à un
volontaire sain, répondrait au nombre croissant de receveurs en
attente et réduirait le trafic de la vente dĺorganes.
Lĺarticle 2 du décret 109 autorise le prélèvement
de tissus ou dĺorganes sur un homme mort, si lĺune des deux conditions
suivantes est remplie:
1- Que ces prélèvements aient été autorisés
par la personne décédée, de son vivant, soit par un
testament réglementaire, soit par un écrit authentifié.
2- Que la famille du défunt ait donné son aval pour les
prélèvements.
Or, en pratique, lĺaccord écrit du donneur ne suffit pas. Les
médecins sĺadressent toujours à la famille du défunt
qui, très souvent, sĺy oppose.
De plus, les personnes décédées, en état
de mort cérébrale, nĺont généralement pas pensé
à lĺéventualité dĺun tel accident, ni fait connaître
leur acceptation ou leur refus de prélèvement. Les médecins
se heurtent, une fois de plus, à lĺobjection de leurs proches
parents.
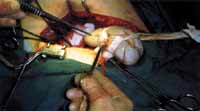 Transplantation du rein à un receveur. |
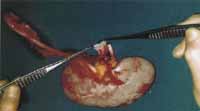 Rein prélevé sur donneur. |
REFUS DE LA FAMILLE
Le manque de dons cadavériques serait donc principalement dû
à la réticence des proches parents dĺautoriser le prélèvement
et ce, pour diverses raisons:
1- Leur non information et leur ignorance du concept de mort cérébrale,
dĺautant plus que ce genre de décès laisse subsister de fausses
apparences de vie.
La mort cérébrale (ou encéphalique) peut se définir
comme suit: Certaines personnes, victimes de traumatismes ou dĺaccidents
cérébraux, tombent dans un état de coma dépassé,
caractérisé par la destruction de toutes les cellules du
cerveau. Leur mort doit être attestée par des neurologues
suivant des critères scientifiques adoptés mondialement (voir
encadré).
Quoique déclarées mortes, leurs battements cardiaques,
leur respiration et leur circulation sanguine sont artificiellement maintenus
en fonctionnement à lĺaide de machines et drogues spéciales,
dans une perspective de don dĺorganes: les organes non irrigués
par le sang sont vite nécrosés (morts) en lĺespace de quelques
minutes et ne peuvent plus servir pour une transplantation.
Lĺignorance de tous ces faits scientifiques et la difficulté
quĺéprouve la famille à les admettre, la pousse très
souvent à opposer son veto.
2- Le manque de confiance quĺelle accorde au corps médical lĺamène,
également, à refuser. Elle redoute le fait que certains médecins
puissent sĺadonner au trafic dĺorganes.
3- La décision de certains proches parents demeure influencée
par des considérations purement métaphysiques. Ils se demandent
si corrélation il y a, entre la résurrection et lĺablation
des organes.
4- Le respect du mort entre, aussi, en ligne de compte. La famille
du défunt craint que le prélèvement soit synonyme
de mutilation. Alors quĺen réalité, lĺablation sĺeffectue,
comme pour toute opération chirurgicale, avec une restauration tégumentaire
parfaite.
Un phénomène dĺun tout autre ordre contribue, également,
à réduire le nombre de donneurs cadavériques: les
centres hospitaliers ne pratiquant pas la greffe rénale et sĺabstiennent
de déclarer les cas de mort encéphalique enregistrés
chez eux.
Serait-ce par solution de facilité et souci dĺéviter
les démarches, formalités et frais qui en découleraient:
aviser la famille du défunt, effectuer le prélèvement
sur place ou se charger des frais de déplacement et de prélèvement
dĺorganes? Ou bien serait-ce plutôt dû à lĺesprit de
compétition entre les différents hôpitaux?
COMMENT SE DÉCIDE LA GREFFE DĺUN REIN?
Diverses maladies nécessitent le recours à la transplantation
pour cause dĺinsuffisance rénale: les malformations congénitales
du rein (hypoplasie, dysplasie), les maladies héréditaires
(polykystose familiale, hyperoscalurie), les glomérulonéphrites,
les maladies infectieuses, le diabète, les malformations urologiques,
les calculs, etc...
Dans une première étape et en lĺabsence de greffon, les
malades sont dialysés pour débarrasser leur sang des produits
toxiques accumulés, suite à la perturbation de leur fonction
rénale. Des efforts sont, actuellement, déployés pour
les greffer avant même de les soumettre aux séances éprouvantes
de dialyse.
Avant toute greffe, des tests de compatibilité sĺimposent, afin
de choisir le meilleur donneur: les groupes sanguins du donneur et du receveur
doivent sĺaccorder comme pour une transfusion sanguine. Les médecins
tentent de prévoir le degré dĺacceptation de la greffe par
le receveur, en testant son sérum avec les cellules du donneur (cross-match).
Ils sĺassurent, en outre, de la bonne santé du donneur pour écarter
tout risque de transmission de maladies au receveur.
Une fois la greffe effectuée, le receveur absorbera, sa vie
durant, des médicaments anti-rejet (ciclosporine et autres) capables
de diminuer lĺintensité de ses réactions immunologiques.
LĺEtat contribue entièrement aux frais de lĺintervention chirurgicale
et, partiellement, au financement du traitement médicamenteux. Il
ne couvre, cependant, pas les tests de préparation pré-opératoires.
TRAFIC DĺORGANES
Les lois du monde entier bannissent la vente et lĺachat dĺorganes,
notamment les résolutions WHA 40.13 et 42.5 de lĺOrganisation Mondiale
de la Santé (OMS), (principes directeurs 5,6 et 7). Les religions
considèrent le don dĺorganes comme un acte de charité altruiste
effectué sans aucune contrepartie financière.
Toutefois, devant la pénurie de donneurs potentiels (vivants
ou décédés), un commerce honteux et illicite sĺest
développé au Liban et dans certains autres pays (Irak, Inde...)
Au Liban, la loi prohibe un tel trafic mais, en pratique, les demandes
et offres se multiplient dans les rubriques ôpetites annoncesö des quotidiens.
LĺIrak abrite, actuellement, le plus grand trafic dĺorganes. Les malades
libanais sĺy rendent dans lĺespoir de se procurer un rein (dont le prix
varie entre 300 et 400 dollars) et se le faire greffer. En lĺabsence de
technicité et de médicaments appropriés, les résultats
de ces transplantations se révèlent, en général,
décevants. Selon les estimations des spécialistes, les infections
post-opératoires, ainsi que les échecs sont fréquents.
MORT CÉRÉBRALE ET DON POSTHUME
Découvert dans les années 40/50, le respirateur, utilisé
avec la ventilation assistée, permettait de maintenir en vie certains
malades ou accidentés. Les uns guérissaient de leurs affections
au bout de quelque temps et retrouvaient leur fonction respiratoire naturelle.
Dĺautres ne se sont jamais réveillés.
Devant ce fait, deux neurologues français, Mollaret et Goulon,
élaborent en 1959 des critères médicaux capables dĺidentifier
les comateux en état de mort encéphalique, quĺaucun effort
ne pourrait plus jamais rendre à la vie.
Dix ans plus tard (en 1968), lĺAmérique suivie par la France
et lĺEurope, légalise ces critères désormais connus
sous le nom de critères de Harvard et présentés en
des termes plus élaborés. Nous les retrouvons dans la loi
libanaise (décret NÞ1442, article 2): ôLa mort cérébrale
(ou coma dépassé) doit être attestée par deux
médecins, dont un neurologue, qui constatent chez la personne considérée
comme morte, lĺassociation des conditions suivantes:
1- Coma et absence de réponse à tout stimulus sensoriel
ou douloureux.
2- Absence de respiration et de mouvements.
3- Absence de réflexes céphaliques.
4- Mydriase (dilatation de la pupille).
5- Electroencéphalogramme plat pendant au moins dix minutes,
alors que la température corporelle nĺest pas inférieure
à 32Þ2, la personne ne devant être ni en état
de choc, ni sous lĺinfluence de sédatifs du système nerveux
central.
6- La personne doit être surveillée pendant au moins 30
minutes au décours dĺune période de 6 heures de coma.ö
Le don posthume intervient en cas de mort encéphalique, alors
que les organes du défunt sont maintenus, artificiellement, en fonctionnement
par souci de leur éviter ischémie et nécrose.
En France, comme dans la plupart des pays étrangers, les lois
régissant le don et le prélèvement dĺorganes stipulent
que seule compte lĺopinion du défunt, telle quĺil avait pu la faire
connaître de son vivant et non celle de sa famille. Sa volonté
est enregistrée sur le permis de conduire ou sur un modèle
uniforme de carte que le sujet porte sur lui.
Au Liban, en dépit du décret 109, article 2, les médecins
demandent toujours le consentement de la famille du défunt avant
de procéder au prélèvement. Situation très
pénible, car il sĺagit de demander une décision urgente et
délicate à une famille désemparée et, très
souvent, réticente. Cet état de fait limite grandement le
nombre de dons cadavériques déjà très insuffisant.
Plus aucune difficulté nĺentraverait le don dĺorganes posthume,
si le prélèvement faisait lĺobjet dĺéchange et de
réflexion au sein même de la famille. Le futur donneur devrait
exprimer, ouvertement, son souhait à son entourage, le préparer
moralement à cette idée pour lui éviter embarras et
doute au moment de sa mort.
De même, il serait souhaitable dĺorganiser des campagnes dĺinformation
visant à sensibiliser les Libanais à la notion de mort cérébrale
et au don posthume, synonyme dĺacte solidaire.
II - LA TRANSPLANTATION HÉPATIQUE POUR
AUGMENTER LĺESPÉRANCE DE VIE
UNE PREMIÈRE AU LIBAN
La première greffe hépatique effectuée à
Denver, en 1963, par le Dr Tomas Starzl, ainsi que plusieurs autres tentatives,
se soldent par des échecs consécutifs dus au problème
de rejet. Les pratiques de transplantation hépatique connaissent,
alors, une période de stagnation pour reprendre de plus belle dans
les années 80 avec lĺavènement de la ciclosporine.
La greffe demeure lĺunique remède pour certaines affections
hépatiques à lĺinstar des cirrhoses (virales, alcooliques,
biliaires,...), des petits cancers primitifs du foie (qui prennent naissance
à lĺorigine dans le foie et non les cancers métastatiques
localisés secondairement dans le foie), des hépatites virales
fulminantes (nécessitant une greffe dans un court délai de
2 à 3 jours, avant que mort sĺensuive).
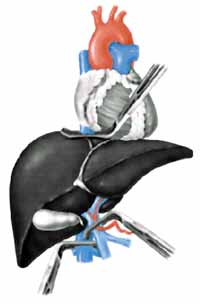
DE QUEL DON SĺAGIT-IL?
Chirurgien de lĺéquipe de transplantation et spécialiste
en chirurgie digestive et hépatobiliaire, le Dr Roger Noun explique
lĺimportance du don cadavérique pour ce genre de transplantation:
le foie du donneur est entièrement greffé au receveur. Le
foie prélevé doit être appareillé au poids du
recevoir pour garantir la réussite de lĺopération (le poids
du foie représente en général 2% du poids total dĺun
homme).
Cependant, pour pallier la pénurie en dons dĺorganes, les médecins
effectuent des prélèvements sur donneur vivant et ce, uniquement,
dans le cas dĺun donneur adulte à un receveur enfant. Le foie de
lĺenfant étant de petite taille, on prélève environ
30% du foie du père ou de la mère (lobe gauche). Lĺopération
de prélèvement, très délicate, mettrait la
vie du donneur en péril. Elle nécessite la participation
dĺune équipe médicale compétente en la matière
et le recours à une technique spéciale, afin dĺarrêter
le saignement abondant dû à lĺablation. Il est, par conséquent,
difficilement concevable quĺun trafic de foie puisse être organisé,
car seuls les parents du malade entreprendraient une telle démarche
courageuse.
Pour le moment, la greffe hépatique des enfants à lĺHôtel-Dieu
constitue une perspective dĺavenir, en attendant quĺun chirurgien pédiatre
se joigne à lĺéquipe.
Voici, pour nous résumer, les dons et greffes hépatiques
possibles:
Don cadavérique: pour donneur adulte, receveur adulte; pour
donneur enfant, receveur enfant.
Donneur vivant: pour donneur adulte, receveur enfant.
FINANCEMENT DE LA GREFFE
Lĺopération de greffe hépatique dure, à elle seule,
environ 12 heures, sans compter le prélèvement. Elle ne peut
se concevoir que dans un CHU à lĺinstar de lĺHôtel-Dieu, groupant
un plateau multidisciplinaire de spécialistes concernés par
la transplantation: une équipe de transplantation (hépatologues,
chirurgiens hépatiques), des réanimateurs, des responsables
de laboratoires capables de lire les biopsies hépatiques, des infectiologues,
pneumologues, cardiologues, un service de radiologie et un laboratoire
de pointe.
Une surveillance indispensable, vigilante et continue est de même
assurée dans un CHU, grâce aux étudiants en formation.
Cette opération délicate et compliquée requiert
un séjour dĺune semaine à dix jours en unité de réanimation,
ainsi quĺun mois dĺhospitalisation. Son coût moyen est chiffré
à 75.000 dollars.
Sans une prise en charge sociale par le ministère de la Santé,
elle demeure inaccessible pour la majorité des malades. Leur seul
espoir actuel serait dĺêtre secondé par des associations caritatives
ou des organismes humanitaires.
| EN QUOI CONSISTE LE REJET?
Chaque être humain se distingue par un système immunitaire composé dĺantigènes HLA (Human Leukocyte Antigens) caractérisant ses globules blancs et les cellules de son corps. Lĺincompatibilité des groupes HLA du donneur et du receveur explique donc la non assimilation du greffon attaquée par lĺorganisme du transplanté. Les médicaments immunosuppresseurs se chargent, comme lĺindique leur nom, dĺaffaiblir la réaction immunologique du receveur aboutissant au rejet. Il sĺagit, toutefois, de bien doser ces médicaments, afin dĺéviter les cas dĺinfection. Deux types de rejet sont répertoriés dans la greffe hépatique: Ľ Les rejets aigus parfaitement contrôlés par les médicaments immunodépresseurs. Ľ Les rejets chroniques qui touchent, uniquement, 5% des malades greffés et nécessitent une retransplantation. |